- さいたま赤十字病院
- 診療科・センター・部門
- 診療科
- 膠原病・リウマチ内科
膠原病・リウマチ内科
お知らせ
- アレルギー疾患の診療は行なっておりません。
- 線維筋痛症および慢性疲労症候群の診療は行なっておりません。
- 点滴の生物学的製剤の新規導入や、他の医療機関からの引き継ぎは行なっておりません。
- さいたま市のリウマチ病診連携ネットワークや、当院との連携医療機関をご参照ください
- ご紹介頂く医療機関の先生方へ
ご紹介から受診まで1ヵ月以上を要する場合があります。急を要するご病状の場合は連携室までご連絡ください。
ご紹介頂く医療機関の先生方へ
ご紹介から予約日まで1ヵ月以上空いてしまう場合があります。急を要するご病状の場合は、お手数ですが連携室までご連絡ください。https://sai-rheum.com/doctors/
受診される患者様へ
ご病状が安定された後はお住いの地域や治療内容を鑑みた上で、診療を継続して頂ける近隣のクリニック様等へご紹介をさせて頂いております。何卒ご理解ご協力をよろしくお願い申し上げます。
診療科の紹介・診療方針
はじめに:標準に徹した安全な治療 と 地域専門医との連携
当科では膠原病および膠原病類縁疾患とされる関節リウマチ、リウマチ性多発筋痛症、全身性エリテマトーデス(SLE)、強皮症、シェーグレン症候群、多発性筋炎/皮膚筋炎、混合性結合組織病、血管炎症候群、抗リン脂質抗体症候群、成人発症スティル病、ベーチェット病、再発性多発軟骨炎、乾癬性関節炎、強直性脊椎炎/脊椎関節炎、IgG4関連疾患などの疾患を診療しています。「膠原病」とは上記のような疾患を総称した呼び方です。これらの疾患に共通することは全身性疾患であり様々な臓器に問題を起こしてくるということ、そして自己免疫疾患であることです。「免疫」とは体の外側から侵入してくる病原体(細菌・真菌・ウイルスなど)=敵を攻撃して身を守るしくみですが、なぜか自分自身の体を敵と誤って認識し、攻撃してしまうことで起こる病気を自己免疫疾患と呼びます。当科で診療する代表的な疾患である関節リウマチでは、主に関節が敵とみなされて攻撃されて炎症を起こします。他に肺や眼・皮膚・神経などが攻撃される(障害される)場合もあります。自己の免疫によってどこが障害されるかは疾患によって異なり、また同じ疾患でも患者さんによって異なる場合があります。自己免疫が原因であるため、治療は免疫を抑える薬(ステロイド・免疫抑制薬・生物学的製剤)が中心となります。そのため副作用として感染症に注意が必要となることが多く、その他薬剤ごとに固有の副作用があります。私たちは安全性に特に配慮して標準的な基本に忠実な治療を心がけています。
当科で診療する疾患は長期間の治療を要することが多いのですが、病状が安定した後はクリニックで治療を継続することが可能な場合もあります。そこで病気の活動期には総合病院のメリットを生かして当院で評価や治療を行い、安定期には病状に応じて地域のかかりつけ医や、専門医が診療するクリニックなどと連携して長期間の診療を行う方針です。
診療内容
関節リウマチ
現在、関節リウマチの治療は「メトトレキサート(商品名:リウマトレックスなど)」と「生物学的製剤」および「JAK阻害薬」が中心になっています。2003年に最初の生物学的製剤であるインフリキシマブ(商品名:レミケード)が登場したことで関節の炎症を抑え、破壊を防止することが可能になりました。現在では多数の生物学的製剤が登場し、患者さんの背景によって最適と思われる製剤を選ぶことができるようになっています。2013年には生物学的製剤と同等の効果がある内服薬=JAK阻害薬も登場し、両者をあわせると10種類以上の薬剤が使えるようになっています。関節リウマチの病勢(病気の勢い)は発症後数年が最も強いといわれており、この時期に必要に応じて生物学的製剤やJAK阻害薬を含めた十分な治療を行うことが関節の破壊を防ぐ上で大変重要であると考えられています。関節超音波(エコー)検査の活用
当院では関節炎の正確な評価のために超音波を活用しています。 超音波は妊娠中にお腹の中の赤ちゃんの観察に使われることからもわかるように、人体に全く悪影響のない安全な検査です。関節リウマチでは関節の滑膜という部分が腫れているのがグレースケール(白黒の画像)でわかります。パワードップラーとは血流を検出する方法で、滑膜に血流があると炎症があるということがわかります。まるで炎のように見えますが、骨の近くにこのような炎があると徐々に傷んでしまいます。リウマチの治療とは、この炎を消して、骨に傷がつかないようにすることです。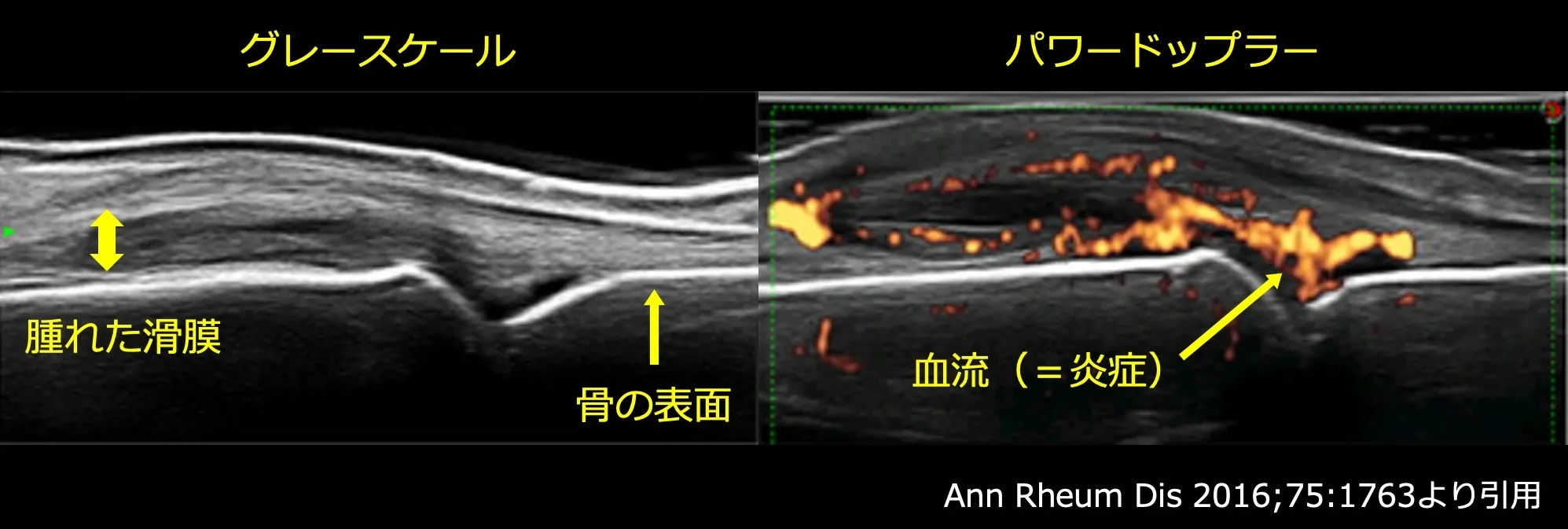
全身性エリテマトーデス(SLE)
代表的な膠原病であり、当科では関節リウマチについで多い疾患です。「自己免疫」によって攻撃(障害)される臓器は皮膚・関節・神経・腎臓・小腸などの消化管・肺・心臓・血液など多岐に渡りますが、どこが障害されるかは患者さんごとに大きく異なります。同じSLEでも症状が全く違う、ということも珍しくありません。そのため患者さんごとに最適な治療を考えていく必要があります。当院は腎臓や肺、神経などそれぞれの臓器・領域の専門医が揃っており、必要に応じて各部門と連携をとりながら検査・治療をすることができます。通常、診断時(病名がわかったとき)や再燃時には入院していただきステロイドを中心とした治療を行います。後述しますがステロイドは量と期間に比例した副作用がでますので、再燃を防止しステロイドの使用を必要最小限にするため必要に応じて免疫抑制薬や生物学的製剤を併用します。免疫調整薬プラケニルも長期的に病気の活動性を抑えて再燃を減らし、ステロイドの減量をしやすくする薬剤であるため服用が可能な方には併用をお勧めしています。多発性筋炎・皮膚筋炎 血管炎症候群
SLEと同様に、ステロイドと免疫抑制薬、生物学的製剤の併用で治療します。強い病勢を抑え込む「寛解導入期:通常治療開始から約半年間」と抑え込んだまま維持する「維持療法期」に治療時期を分けて考え、維持療法期ではSLEと同じく必要最小限、可能なら中止を目指したステロイド減量を行います。ステロイドの使い方
一般に副腎皮質由来の糖質コルチコイドを指して「ステロイド」と呼んでいます。薬品名としては「プレドニゾロン」「プレドニン」「メドロール」などが該当します。「ステロイドは副作用が多い」とはよく耳にする言葉であり、それは事実です。しかし副作用である骨粗鬆症や糖尿病の治療薬は近年めざましく進歩し、副作用を最小限に抑えながらステロイドを使うことが可能になってきました。また対象となる方には免疫抑制薬を積極的に併用することにより、ステロイドの総投与量を少なく抑えることも可能です。当科はステロイドを使うことが非常に多い科であり、それだけに副作用には適切に対処し、常に必要最小限に量を調節するようこころがけております。スタッフ紹介
部長
堀越 正信
専門領域
- 膠原病・リウマチ
所属学会 ・資格取得状況
日本リウマチ学会 リウマチ専門医 / 指導医
- 日本リウマチ学会 評議員
- 日本リウマチ学会 登録ソノグラファー
- 日本内科学会 総合内科専門医
副部長
横澤 将宏
専門領域
- 膠原病リウマチ
所属学会 ・資格取得状況
- 日本内科学会 認定内科医 / 総合内科専門医
- 日本リウマチ学会 リウマチ専門医 / 指導医 / 登録ソノグラファー
- 日本プライマリ・ケア連合学会 認定プライマリ・ケア認定医 / 指導医
- 日本病院総合診療医学会 認定病院総合診療医
- 日本病院会 病院総合医
- 日本母性内科学会
- 日本静脈経腸栄養学会 TNTコース修了
嘱託医師
金井 慶一郎
専攻医
林 亜美
専攻医
髙橋 香帆
外来診療スケジュール
外来診療担当表
膠原病・リウマチ内科
診療実績
| 2024年6月現在、外来で継続的に診療している方の人数 | |
| 関節リウマチ | 313 |
| 全身性エリテマトーデス | 120 |
| シェーグレン症候群 | 13 |
| 混合性結合組織病 | 13 |
| 成人発症スティル病 | 17 |
| 乾癬性関節炎 | 10 |
| IgG4 関連疾患 | 36 |
| リウマチ性多発筋痛症 | 57 |
| 強皮症 | 24 |
| 多発性筋炎/皮膚筋炎 | 54 |
| 血管炎症候群 | 81 |
| ベーチェット病 | 20 |
| 強直性脊椎炎/脊椎関節炎 | 8 |
| その他 | 69 |
| 合計 | 835 |